Compartiremos la actualización en Accesos Vasculares y Terapia de Infusión
Conoce la mejor evidencia científica aquí
Suscribete y sigue nuestras redes sociales en Facebook, instagram y Twitter
Especialistas en Acceso Vascular y Terapia de Infusión. Practica Avanzada.
Compartiremos la actualización en Accesos Vasculares y Terapia de Infusión
Conoce la mejor evidencia científica aquí
Suscribete y sigue nuestras redes sociales en Facebook, instagram y Twitter
“Impacto de la ecografía en el acceso intravenoso difícil” -Davis et al (2020).
Resumen:
Antecedentes: El acceso intravenoso difícil (DIVA) es un problema común en los servicios de urgencias (SU), sin embargo, la prevalencia y el impacto clínico de esta condición es poco conocida. La inserción de un catéter intravenoso periférico guiado por ultrasonido (USGCVP) es una modalidad exitosa para obtener acceso intravenoso (IV) en pacientes con DIVA.
Métodos: Consultamos retrospectivamente la historia clínica electrónica de todos los pacientes de urgencias que tenían una vía intravenosa periférica (CVP) insertada en un centro médico académico terciario de 2015 a 2017. Clasificamos a los pacientes como con DIVA si requerían ≥3 punciones de CVP o una USGCVP. Comparamos las métricas para la prestación de atención, incluido el tiempo transcurrido hasta el acceso intravenoso, el tiempo transcurrido hasta los resultados de laboratorio, el tiempo transcurrido hasta la analgesia intravenosa y la duración de la estancia en el SU entre pacientes con y sin DIVA.
También comparamos estas métricas en pacientes con DIVA con un USGCVP insertado por un médico versus aquellos con un USGCVP insertado por una enfermera.
Resultados: Se evaluó a un total de 147,260 pacientes durante el período de estudio. De estos, 13.192 (8,9%) cumplieron los criterios para DIVA. Los pacientes con DIVA encontraron retrasos estadísticamente significativos en el tiempo hasta el acceso intravenoso, el tiempo hasta los resultados de laboratorio, el tiempo hasta la analgesia intravenosa y la estancia en SU en comparación con los pacientes sin DIVA (todos p <0,001).
Los pacientes con USGCVP insertados por enfermeras también tuvieron mejoras estadísticamente significativas en el tiempo hasta el acceso intravenoso, el tiempo hasta los resultados de laboratorio, el tiempo hasta la analgesia intravenosa y la estancia en SU en comparación con los pacientes con USGCVP insertados por el médico (todos p <0,001).
Conclusión: DIVA afecta a muchos pacientes en servicios de urgencias y conduce a retrasos en la atención relacionada con la obtención de un CVP. La inserción del CVP con ultrasonido por enfermeras mejora la atención en pacientes con DIVA.
Referencia:
Davis EM, Feinsmith S, Amick AE, Sell J, McDonald V, Trinquero P, Moore A, Gappmaier V, Colton K, Cunningham A, Ford W, Feinglass J, Barsuk JH. Difficult intravenous access in the emergency department: Performance and impact of ultrasound-guided IV insertion performed by nurses. Am J Emerg Med. 2020 Nov 7:S0735-6757(20)31022-6. doi: 10.1016/j.ajem.2020.11.013. Epub ahead of print. PMID: 33191044.
IV Team: https://www.ivteam.com/intravenous-literature/impact-of-ultrasound-on-difficult-intravenous-access/
Resumen
Las tasas de infección del torrente sanguíneo en catéter venoso periférico corto (CVPC-BSI) no se han estudiado sistemáticamente en países con recursos limitados, y los datos sobre su incidencia por número de días de dispositivo no están disponibles.
Estudio prospectivo de vigilancia sobre CVPC-BSI realizado desde el 1 de septiembre de 2013 hasta el 31 de mayo de 2019 en 727 unidades de cuidados intensivos (UCI), por miembros del Consorcio Internacional para el Control de Infecciones Nosocomiales (INICC), de 268 hospitales en 141 ciudades de 42 países de las regiones de África, América, Mediterráneo Oriental, Europa, Sudeste Asiático y Pacífico Occidental. Para esta investigación, aplicamos la definición y los criterios del CDC NHSN, la metodología del INICC y el software denominado Sistema en línea de vigilancia INICC.
Seguimos a 149,609 pacientes de la UCI durante 731,135 días de cama y 743,508 días de catéter venoso periférico corto (CVPC) a corto plazo. Identificamos 1,789 CVPC-BSI para una tasa general de 2.41 por 1,000 días de CVPC. La mortalidad en pacientes con CVPC pero sin CVPC-BSI fue de 6.67%, y la mortalidad fue de 18% en pacientes con CVPC y CVPC-BSI. La duración de la estadía de pacientes con CVPC pero sin CVPC-BSI fue de 4,83 días, y la estadía fue de 9,85 días en pacientes con CVPC y CVPC-BSI. Entre estas infecciones, el perfil de microorganismos mostró 58% de bacterias gramnegativas: Escherichia coli (16%), Klebsiella spp (11%), Pseudomonas aeruginosa (6%), Enterobacter spp (4%) y otras (20%) incluyendo Serratia marcescens. Staphylococcus aureus fueron las bacterias gram positivas predominantes (12%).
Las tasas de CVPC-BSI en las UCI de INICC fueron mucho más altas que las tasas publicadas en los países industrializados. Se deben implementar programas de prevención de infecciones para reducir la incidencia de CVPC-BSI en países con recursos limitados.
REFERENCIA:
Rosenthal, V.D., Bat-Erdene, I., Gupta, D., Belkebir, S., Rajhans, P., Zand, F., Myatra, S.N., Afeef, M., Tanzi, V.L., Muralidharan, S., Al-Abdely, H.M., El-Kholy, A., AlKhawaja, S.A.A., Demiroz, A.P., Mehta, Y., Rai, V., Hung, N.V., Sayed, A.F., Salgado-Yepez, E., Elahi, N., Del Rayo Morfin-Otero, M., Luxsuwong, M., De-Carvalho, B.M., Tapang, A.R.D., Velinova, V.A., Quesada-Mora, A.M., Anguseva, T., Ikram, A., Aguilar-de-Moros, D., Duszynska, W., Mejia, N., Horhat, F.G., Belskiy, V., Mioljevic, V., Di-Silvestre, G., Furova, K., Gamar-Elanbya, M.O., Gupta, U., Abidi, K., Raka, L., Guo, X., Jayatilleke, K., Ben-Jaballah, N., Sandoval-Castillo, H.R., Trotter, A., Valderrama-Beltrán, S.L., Leblebicioglu, H., Guanche-Garcell, H. and de Lourdes-Dueñas, M. (2020) Six-year multicenter study on short-term peripheral venous catheters-related bloodstream infection rates in 727 intensive care units of 268 hospitals in 141 cities of 42 countries of Africa, the Americas, Eastern Mediterranean, Europe, South East Asia, and Western Pacific Regions: International Nosocomial Infection Control Consortium (INICC) findings. Infection Control and Hospital Epidemiology. March 18th. doi: 10.1017/ice.2020.20. .
Los Dispositivos de Acceso Vascular permanente más comúnmente utilizados en pacientes con cáncer son el Puerto, el PICC Port y el catéter PICC (catéter central de inserción periférica).
The most commonly used permanent venous access devices in cancer patients are the port, PICC port and PICC catheter (peripherally inserted central catheter).
Siempre es necesario considerar el tipo de acceso vascular adecuado para cada paciente con cáncer de manera individualizada.
It is always necessary to consider the type of venous access needed for each individual cancer patient

La inserción debe realizarse utilizando instrumentos modernos para reducir el riesgo de complicaciones tempranas y tardías, el sufrimiento y, por lo tanto, un retraso en el tratamiento oncológico.
Implantation should be performed using modern instruments to minimize the risk of early and late complications and thereby a delay in oncological treatment.
Se recomienda el uso de ultrasonido en todas las etapas de la inserción. La inserción precisa de la punta del catéter central en la región de la unión en la vena cava y la aurícula derecha reduce aún más el número de trombosis que surgen en el catéter.
The use of ultrasound is recommended at all stages of introduction. Precise tip placement of the central catheter in the sinoatrial junction region further reduces the number of thromboses arising in the catheter
Una tendencia hacia el tratamiento de las infecciones por catéter es sin duda mantener el acceso venoso sin comprometer la salud del paciente.
A trend towards the treatment of catheter infections is certainly to maintain the venous access without compromising the patients health.
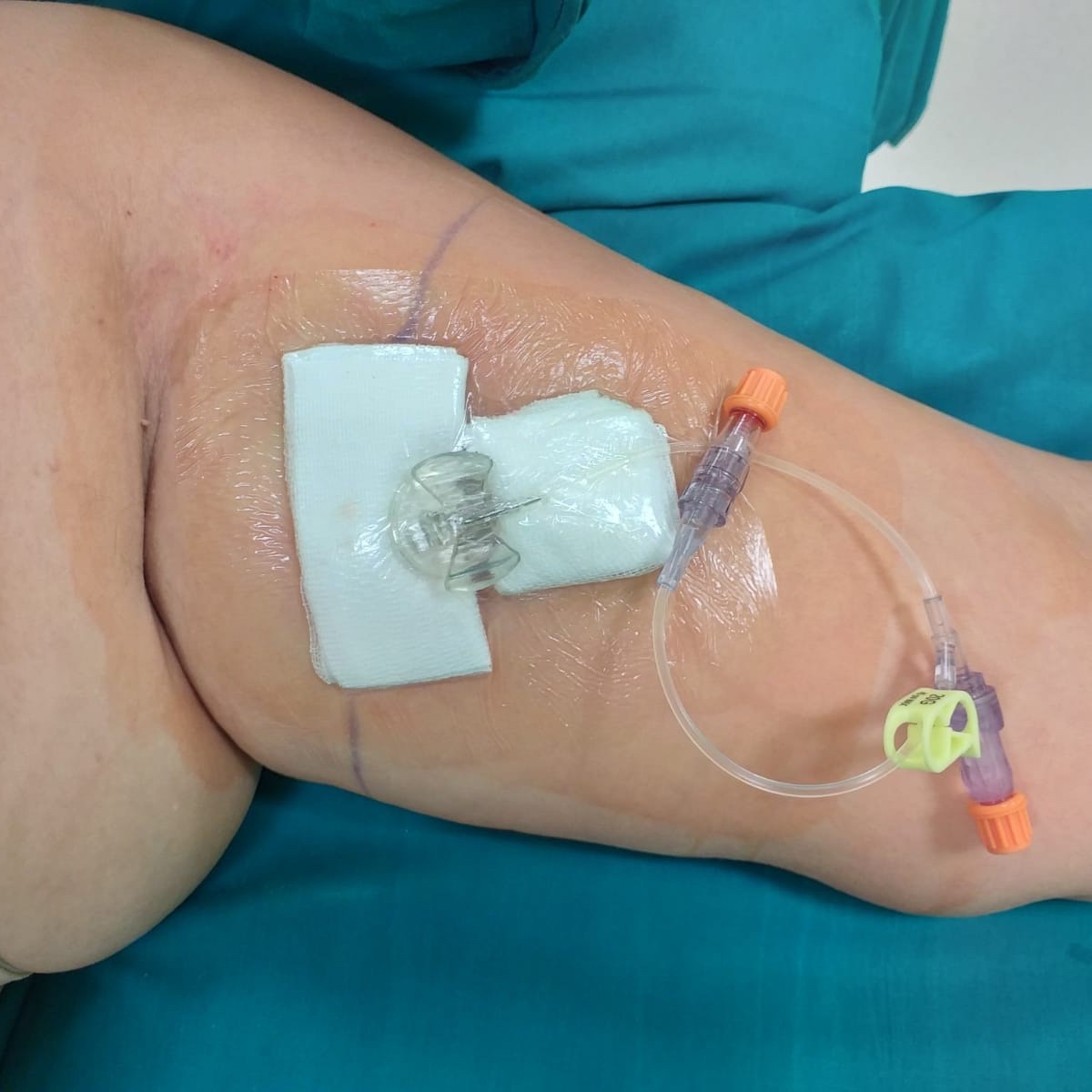
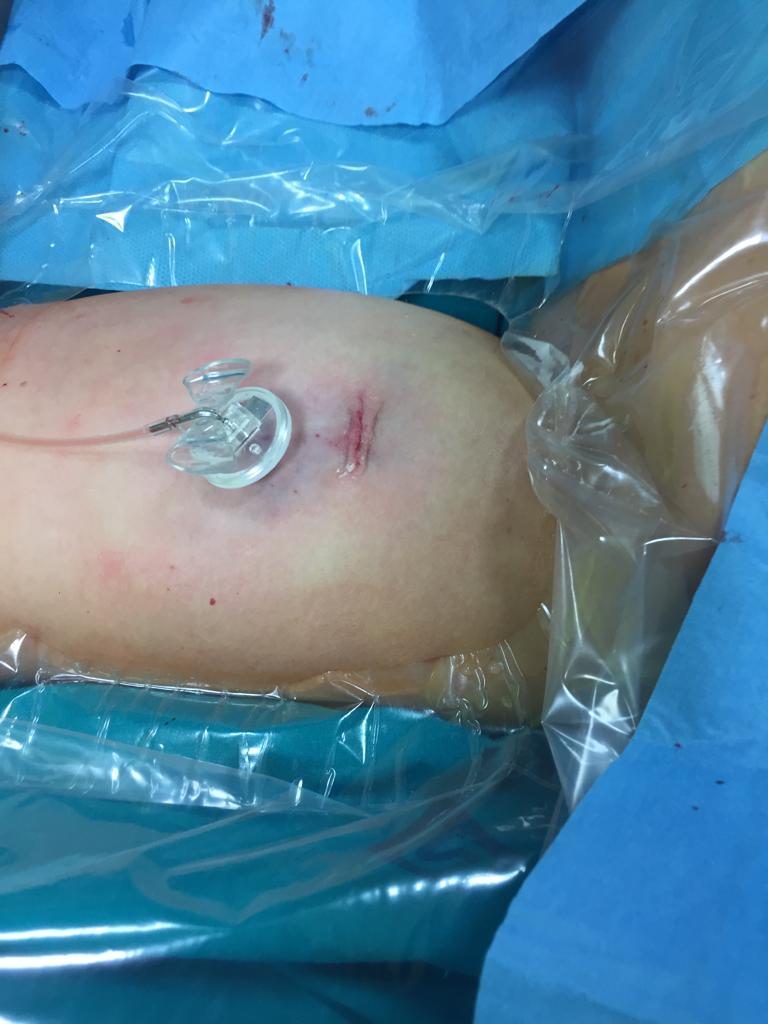
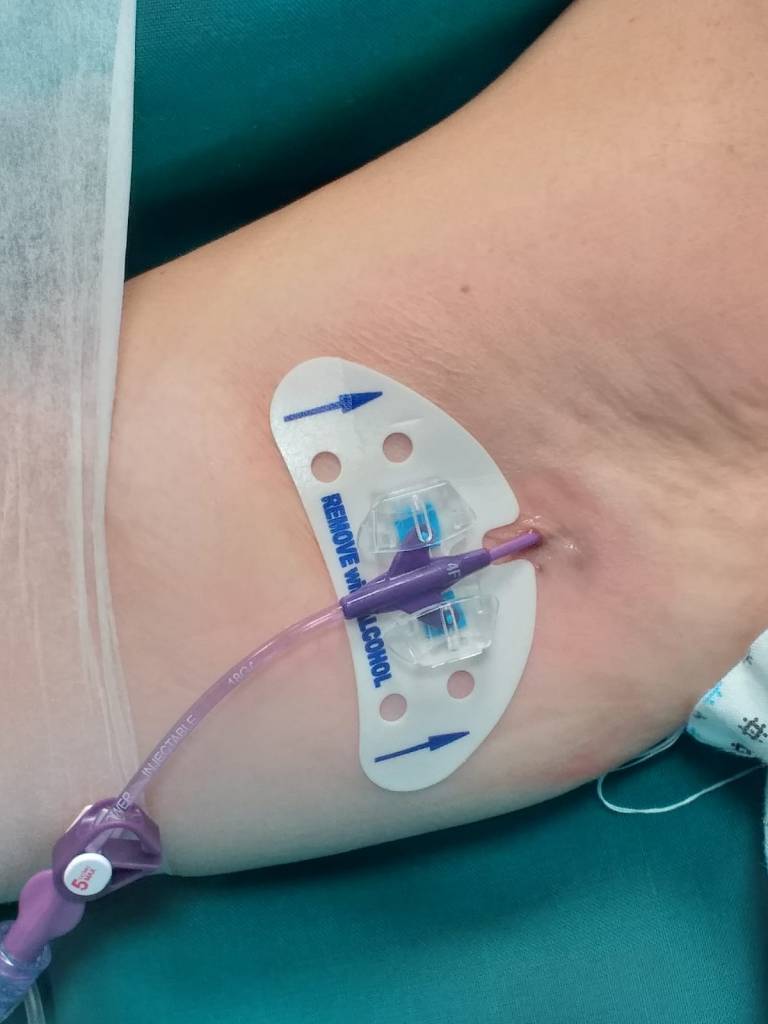
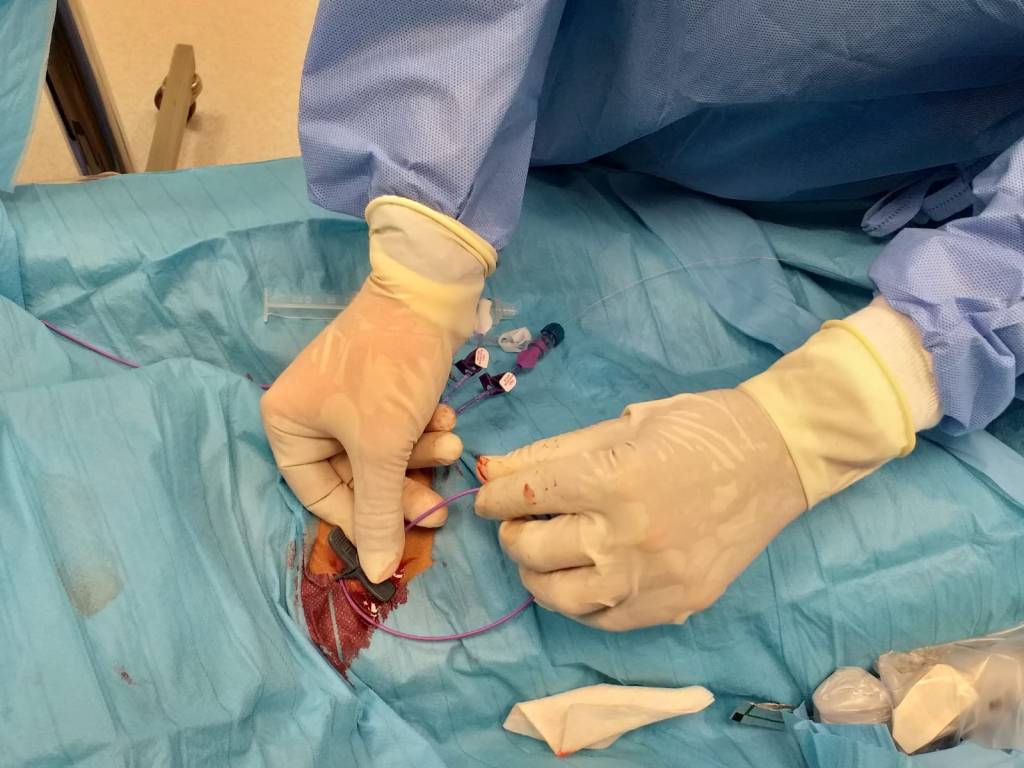
Los dispositivos de acceso vascular permanente permiten la aplicación de quimioterapia y tomas repetidas de muestras de sangre con un impacto mínimo en la calidad de vida en pacientes con cáncer.
Permanent venous access devices allow the application of chemotherapy and repeated blood sample collections with minimal impact on the quality of life in cancer patients.
Reference:
Zapletal, O., Sirotek, L. and Coufal, O. (2019) Venous access in cancer patients. Rozhledy v Chirurgii. 98(11), p.427-433. doi: 10.33699/PIS.2019.98.11.427-433.
#ALifeOfPICCs #vascularaccess #vascularspecialists #vasculareducation #IVteam #RIHAV
Las fotografías son cortesía de Gloria Ortiz Miluy, Enfermera Española especialista en Accesos Vasculares, miembro del comité científico del WoCoVA y líder de opinión global
The photographs are courtesy of Gloria Ortiz Miluy, Spanish Nurse Specialist in Vascular Access, member of the WoCoVA scientific committee and global opinion leader

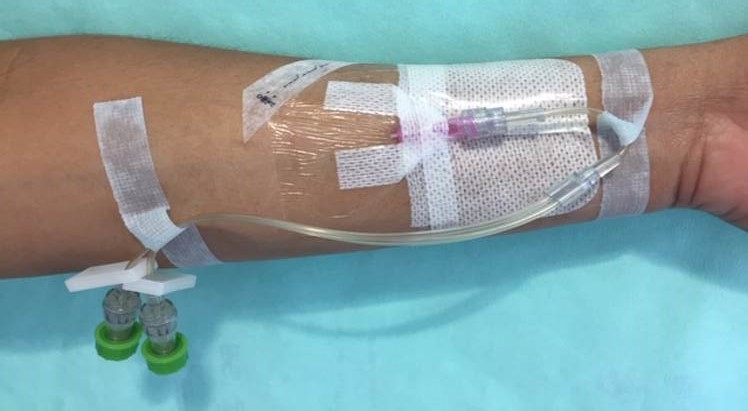
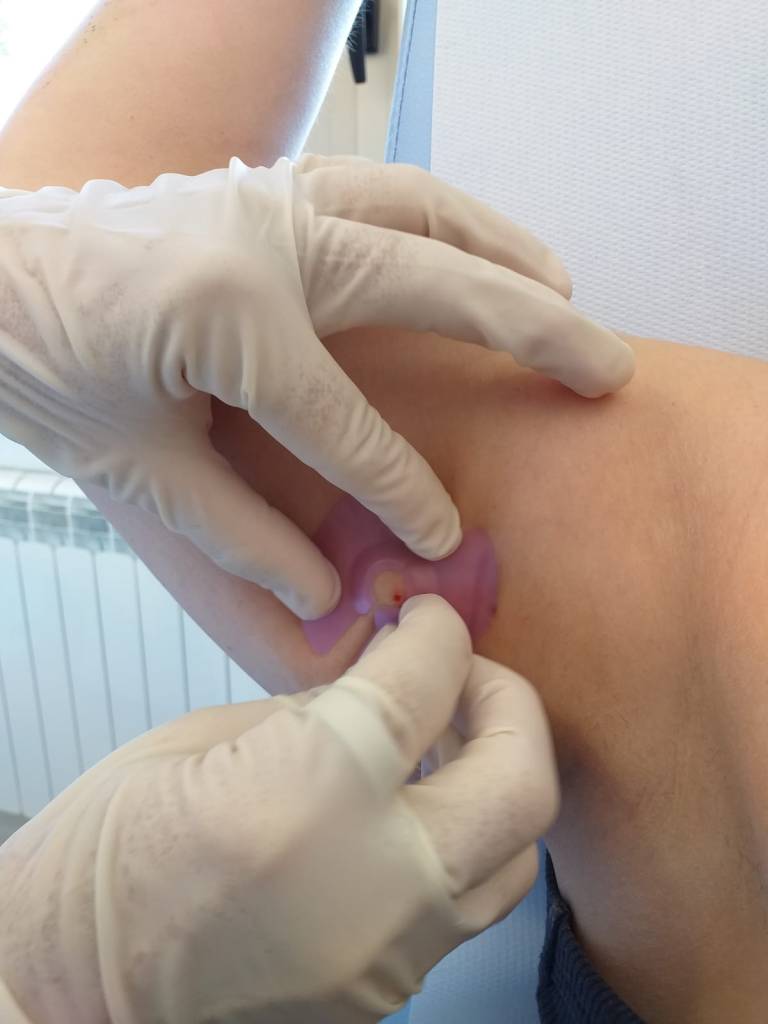
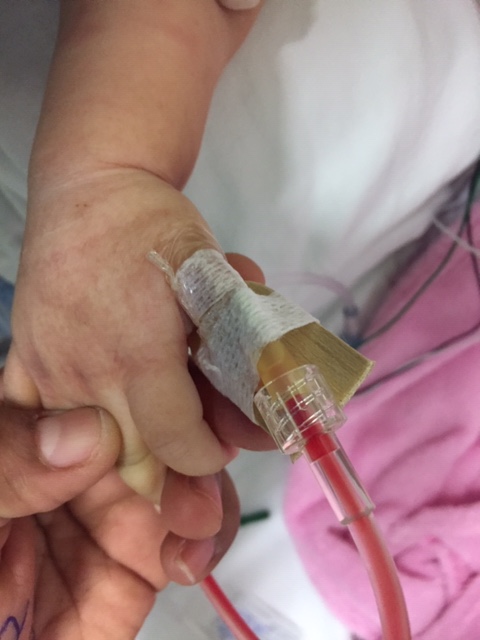
Los catéteres centrales de inserción periférica (PICC) son tubos delgados insertados para acceso venoso central. Son mínimamente invasivos y se usan donde se requiere acceso intravenoso a largo plazo para administrar necesidades terapéuticas como líquidos o medicamentos. El uso de PICC ha aumentado en la última década, debido al costo relativamente bajo y la facilidad de colocación en comparación con otros catéteres. Si bien su popularidad ha crecido, los PICC están asociados con posibles complicaciones.
La trombosis venosa, las infecciones o la extravasación en una cavidad corporal y taponamiento son efectos adversos conocidos con resultados potencialmente fatales. Además, las fallas del catéter pueden incluir la extracción accidental, la migración de la punta y la fracturada
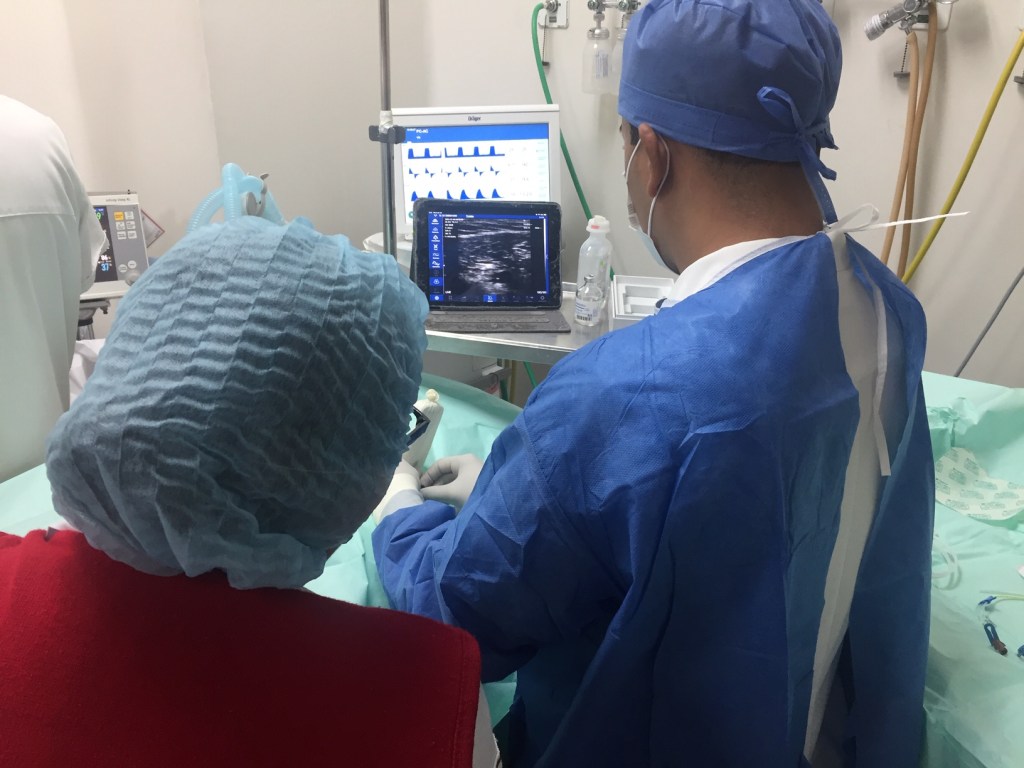
En comparación con los adultos, la inserción y mantenimiento de PICC en bebés pequeños presenta desafíos específicos debido a los diámetros más pequeños de vasos y catéteres con el potencial de más preocupaciones de seguridad.
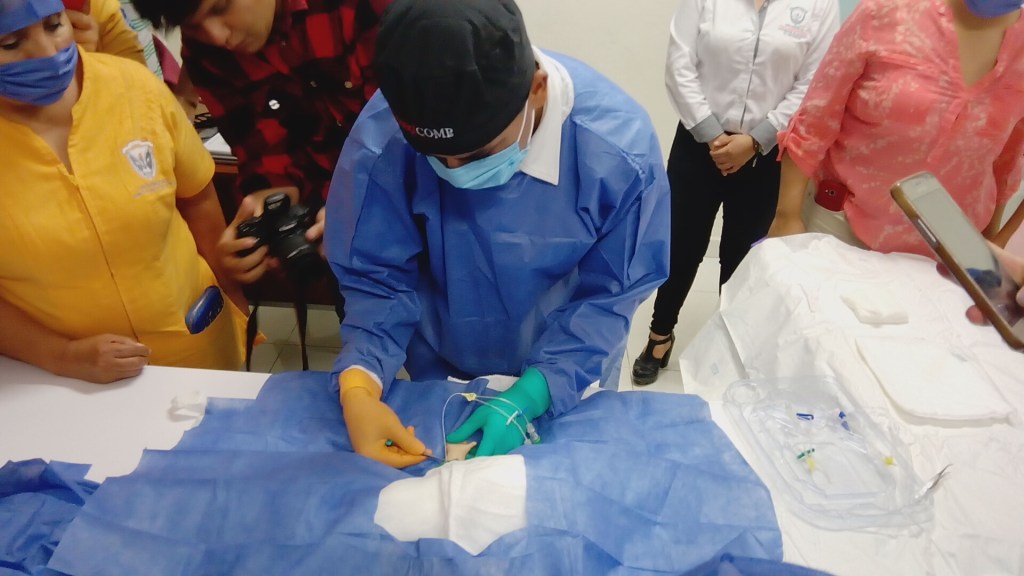
Los PICC son generalmente el método de acceso venoso de elección para el acceso a largo plazo en recién nacidos a pesar del riesgo de complicaciones. Los PICC han permitido avances en la atención de esta población, reemplazando los catéteres que hubieran necesitado la inserción de un cirujano.
Sin embargo, estudios previos han demostrado el potencial de complicaciones. Por ejemplo, en los EE. UU., un estudio de cinco años encontró tasas de complicaciones del 27% en los PICC de las extremidades superiores y del 21% en los PICC de las extremidades inferiores entre 559 recién nacidos.
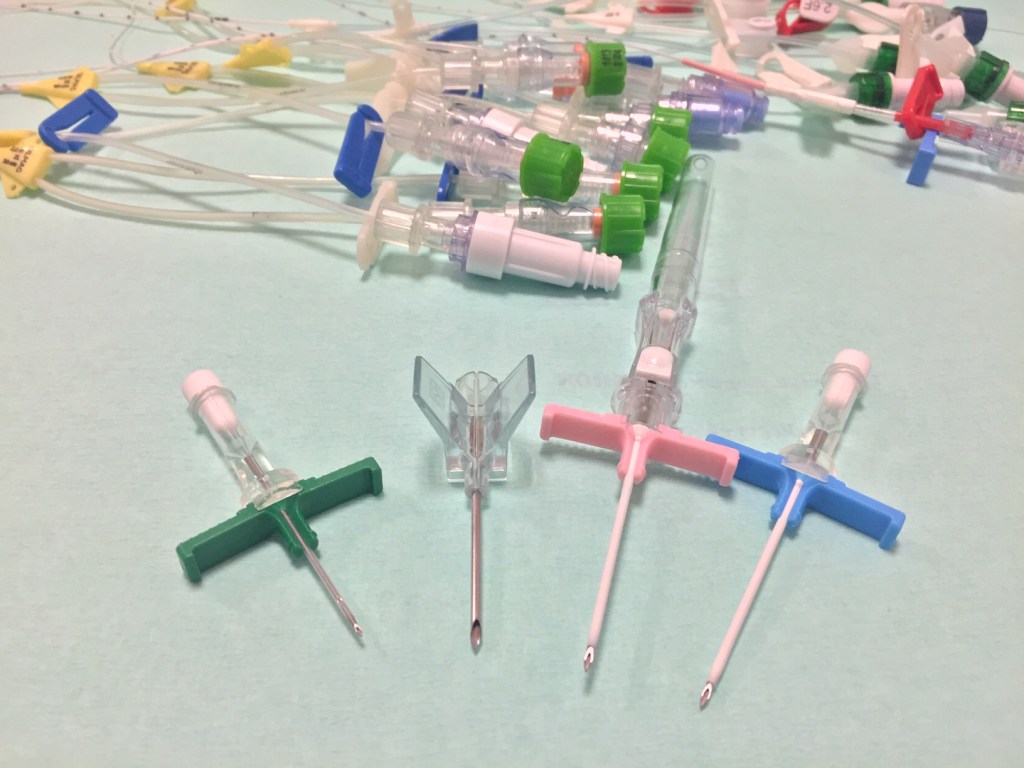
Reducir la longitud del catéter puede reducir el riesgo de ciertas complicaciones aunque hay literatura limitada. Un estudio de 2019 encontró que una longitud PICC externa más larga se asoció con probabilidades significativamente más altas de infección del torrente sanguíneo. Como tal, La necesidad de recortar los catéteres para mitigar los eventos adversos como la migración o la rotura se ha sugerido como parte de los procedimientos estándar de inserción.

Aunque prometedora, la seguridad de recortar los PICC para los recién nacidos no está clara. Un estudio en adultos encontró un mayor riesgo de trombosis venosa profunda cuando se recortaron los catéteres, pero no se ha recopilado evidencia en poblaciones más jóvenes. Dada la popularidad del uso y el potencial de complicaciones asociadas con los PICC, esta revisión tiene como objetivo evaluar la seguridad y las pautas basadas en la evidencia para recortar los PICC en la población neonatal.

Se necesitan estudios futuros para evaluar los resultados de seguridad de esta tecnología.

Referencia: Jahagirdar, D. and Featherstone, R. (2019) Trimmed Peripherally Inserted Central Catheters for Hospitalized Neonatal Patients: A Review of Safety and Guidelines . Ottawa (ON): Canadian Agency for Drugs and Technologies in Health; September 2019. CADTH Rapid Response Reports.
#ALifeofPICCs #RIHAV #Notecompliques
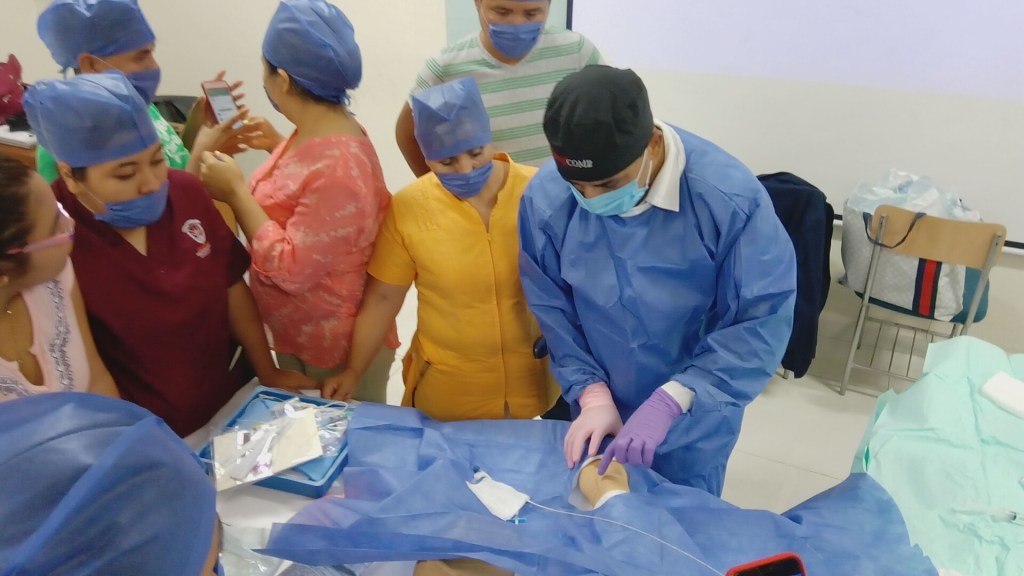
El aprendizaje de habilidades clínicas es común para todos los profesionales de la salud, con muchos programas de capacitación que incorporan múltiples modos de facilitación, alineados con los estándares clínicos y la investigación basada en evidencia.
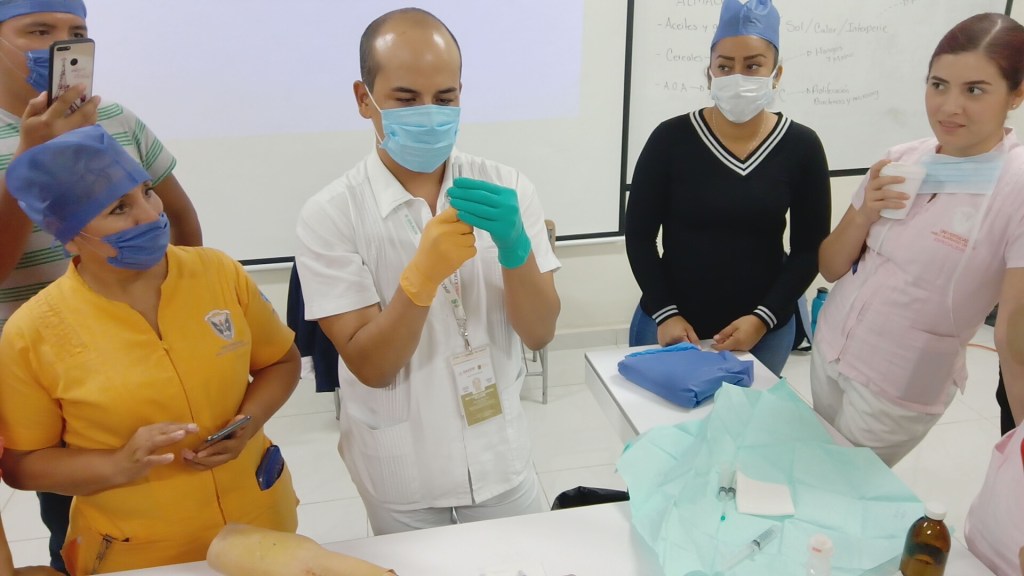
Sin embargo, a menudo hay variaciones en la facilitación de programas de capacitación en todos los entornos y disciplinas de atención médica, destacando diferentes niveles de conocimiento y competencia clínica e ilustrando la necesidad de estandarizar la capacitación.
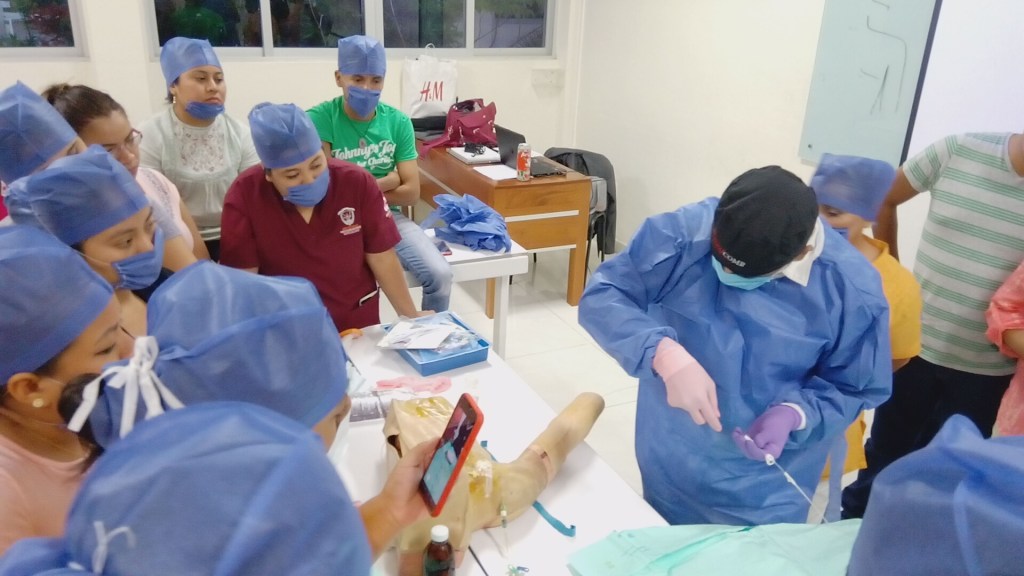
La evidencia ilustra muchos enfoques diferentes para aprender del tradicional ‘ver uno, hacer uno, enseñar uno’, a la facilitación académica por tutores de habilidades clínicas, a la facilitación interna de expertos.
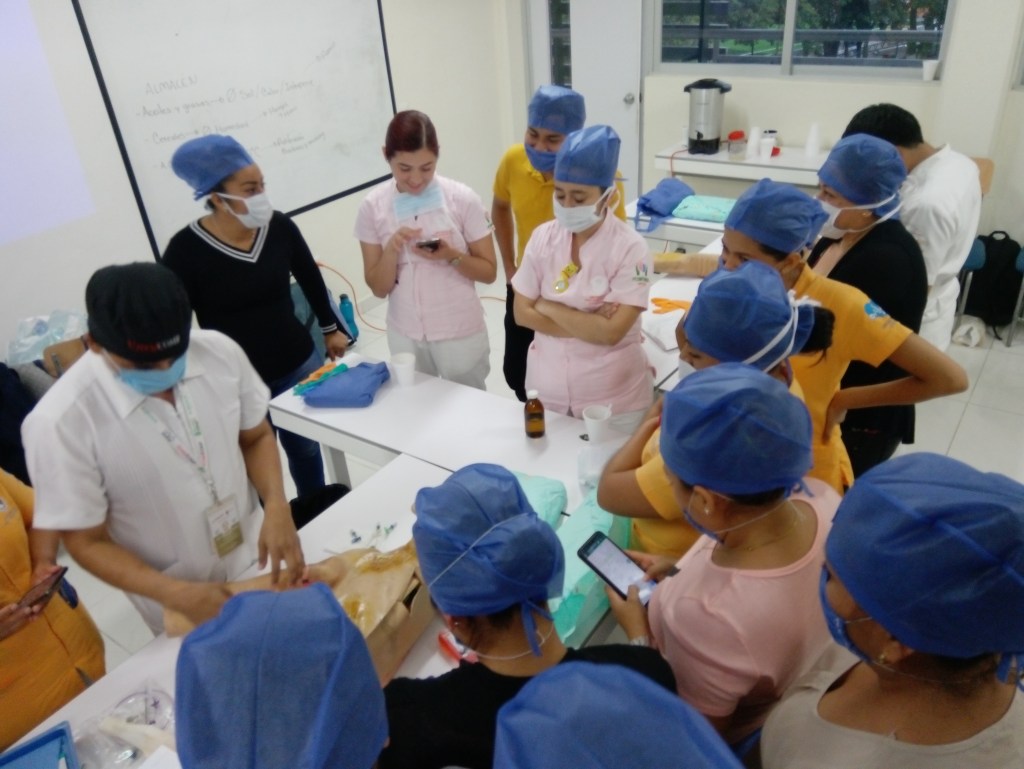
Ha habido un cambio significativo en el paradigma de la educación enfermero, hacia un enfoque de aprendizaje basado en la competencia basado en el trabajo más estructurado.
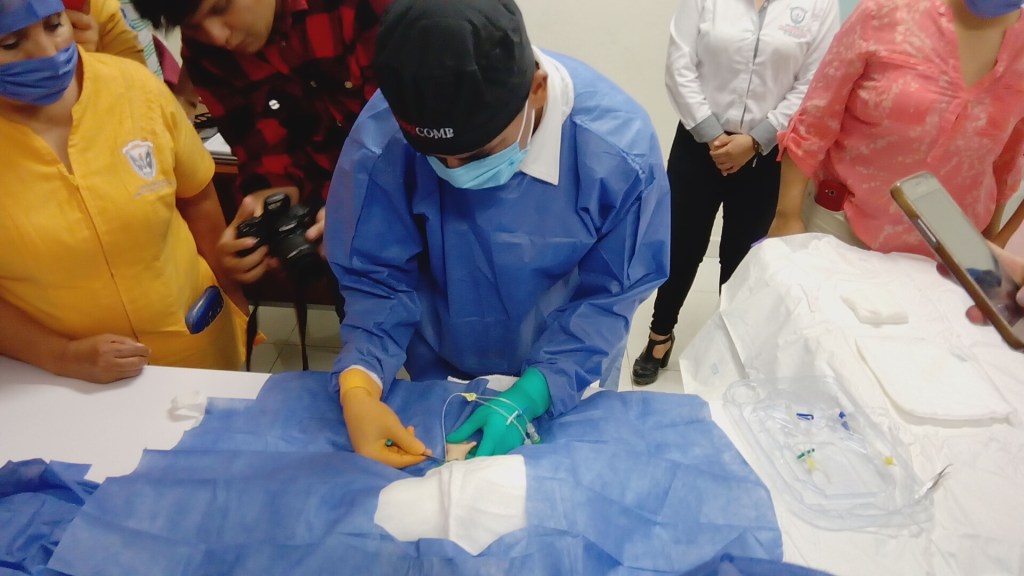
#RIHAV #VASCULARACCEESSEDUCATION #ALIFEOFPICC
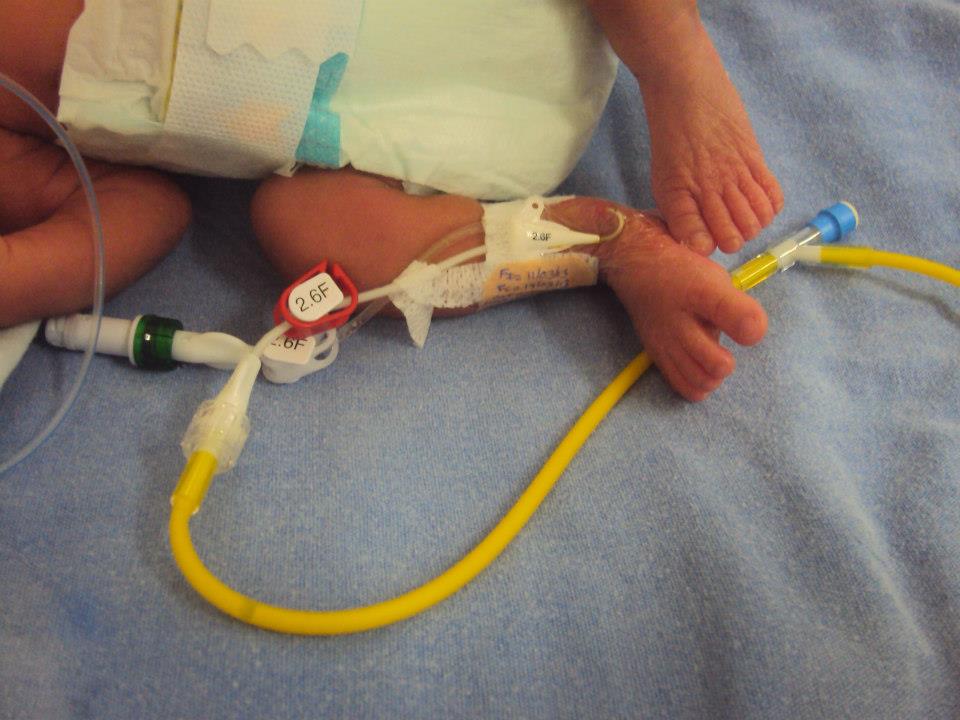
Resumen:
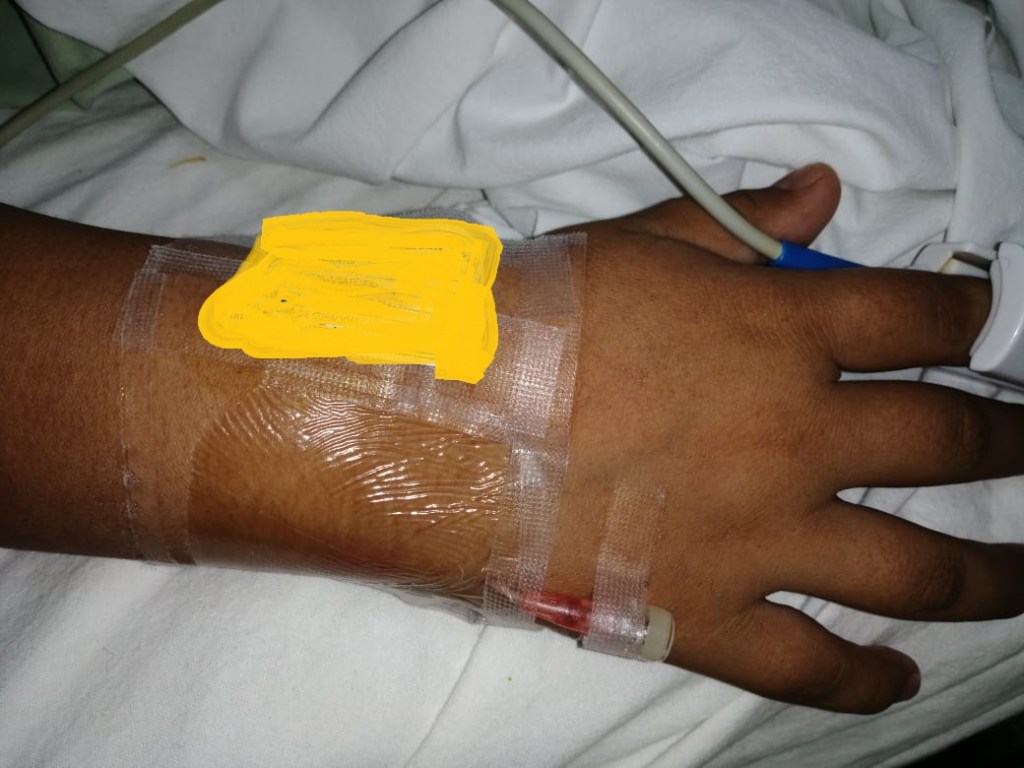
OBJETIVOS: El uso de catéteres centrales de inserción periférica (PICC) es una parte integral del cuidado de los niños hospitalizados. Intentamos estimar la incidencia e identificar los factores de riesgo de complicaciones asociadas con los PICC en un programa dirigido por profesionales de enfermería de practica avanzada (ARNP).
Material y métodos: Estudio de cohorte retrospectivo un solo centro, gran hospital infantil cuaternario. En niños hospitalizados a quienes se les insertó PICC del 1 de enero de 2010 al 31 de diciembre de 2016.
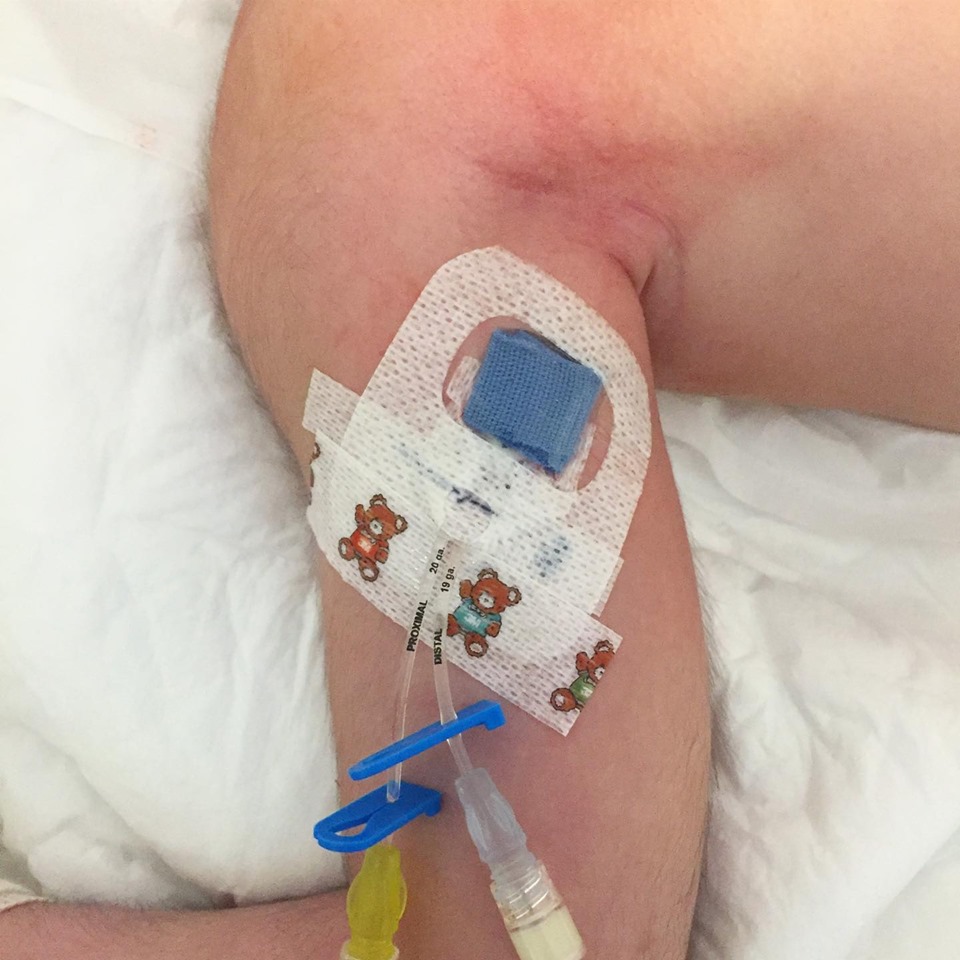
RESULTADOS: Se colocaron un total de 2558 PICC durante el período de estudio. La edad media de fue de 8,7 años, el tiempo medio de permanencia del PICC fue de 17,7 días. La mayoría de los PICC (97.8%) fueron colocados por ARNP. La mayoría fueron instalados a la primera punción (79.6%). La longitud externa residual media del PICC fue de 2.1 ± 2.7 cm. La tasa de infección del torrente sanguíneo asociada a la vía central (CLABSI), trombosis y hemorragia significativa fue 1.9%, 1% y 0.2%, respectivamente. La tasa de CLABSI en lactantes e infantes fue más alta que en los de edad ≥5 años (2.8%, 3.1%, respectivamente vs 1.3%). En un análisis multivariado, los recién nacidos (OR = 2.24, IC = 1.14 a 4.39, p = 0.02) y la cohorte de infantes (OR = 2.37, IC = 1.12 a 5.01, p = 0. 02) se asociaron con probabilidades significativamente más altas de desarrollar CLABSI en comparación con niños ≥5 años de edad. En la cohorte de infantes, los PICC con mayor longitud externo residual del catéter (OR = 1.30, IC 95% = 1.07 a 1.57, p = 0.008) y los colocados en la sala de operaciones (OR = 5.49, IC 95% = 1.03 a 29.19, p = 0.04), se asociaron con un riesgo significativamente mayor de desarrollar CLABSI
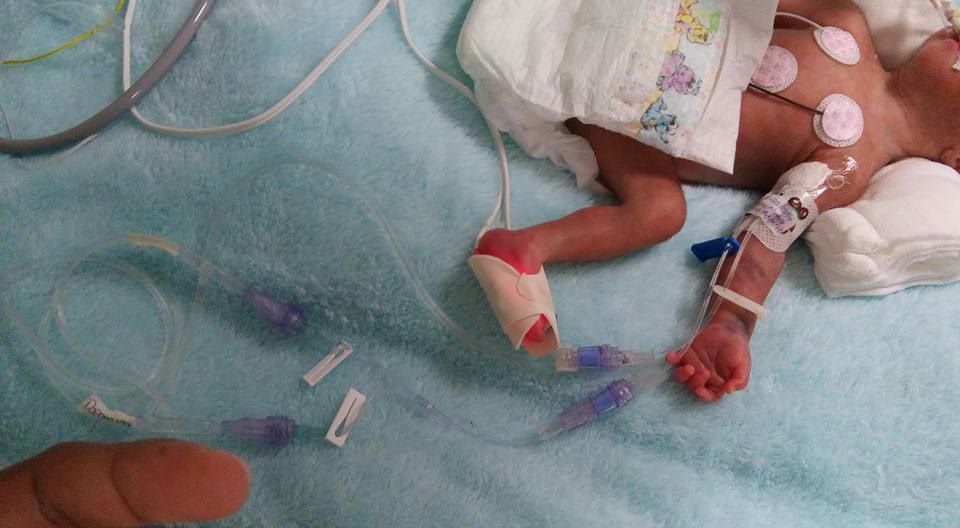
CONCLUSIONES: La mayoría de los PICC fueron colocados con éxito por ARNP en el primer intento y tuvieron una baja incidencia de complicaciones. Los bebés requirieron más intentos de colocación exitosa de PICC que los niños mayores. La presencia de la longitud residual externa del catéter y la colocación en la sala de operaciones fueron predictores independientes de CLABSI en niños más pequeños.
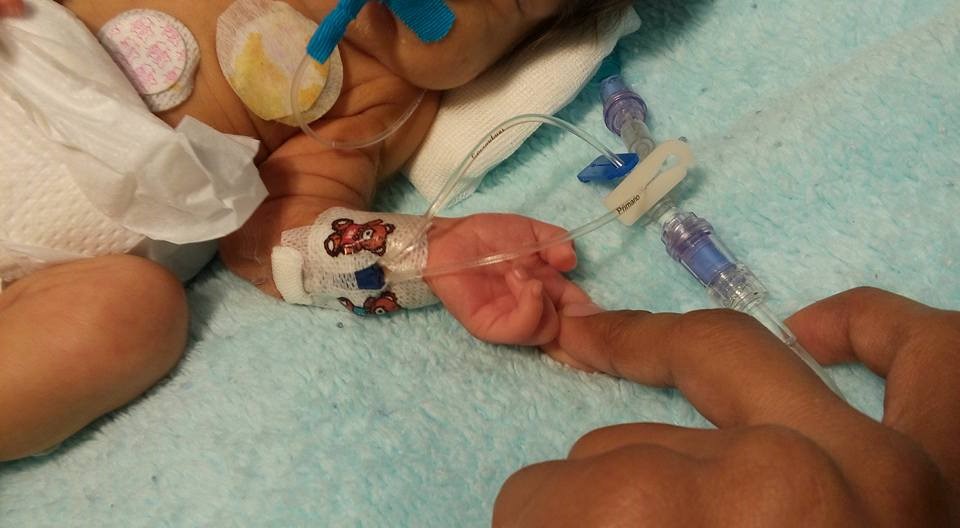
Referencia:
Badheka, A., Bloxham, J., Schmitz, A., Freyenberger, B., Wang, T., Rampa, S., Turi, J., Allareddy, V., Auslender, M. and Allareddy, V. (2019) Outcomes associated with peripherally inserted central catheters in hospitalised children: a retrospective 7-year single-centre experience. BMJ Open. 9(8), p.e026031. doi: 10.1136/bmjopen-2018-026031.
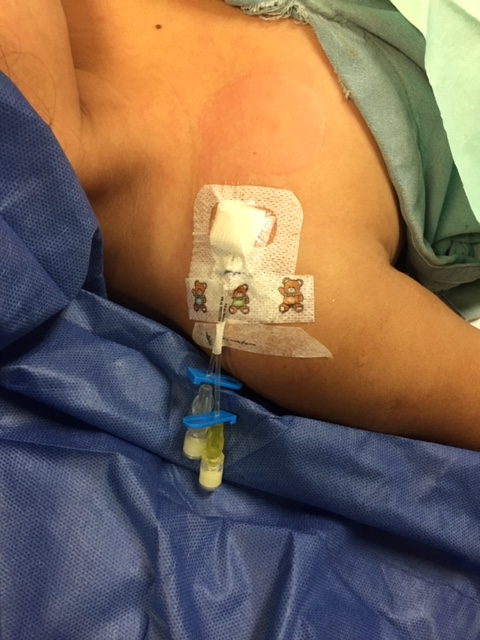
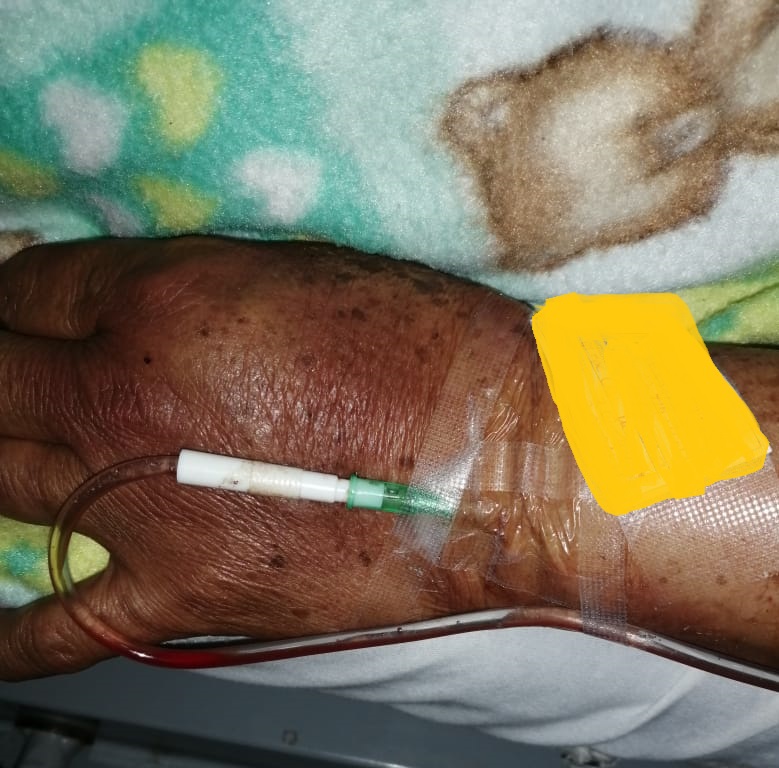
La vena axilar ha demostrado ser un sitio de canulacion seguro y efectiva para pacientes que requieren Catéter Venoso Central. En comparación con la canulación de la vena subclavia, la canulacion de la vena axilar puede reducir la tasa de neumotórax y hemotórax, complicaciones a largo plazo, incluida la tasa de infección o trombosis venosa profunda, son comparables a la canulación de la vena yugular interna.
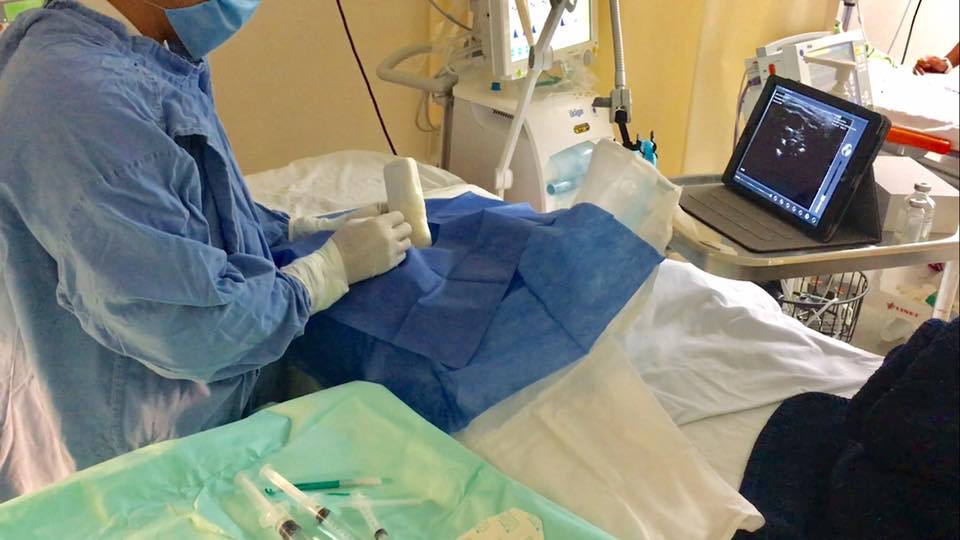
El uso de ultrasonido para canulación en sitios tradicionales de venas centrales, como la yugular interna y las venas femorales han demostrado ayudar en el éxito de inserción y potencialmente reducir complicaciones. Para la vena axilar sin embargo, la canulación venosa cuando se usa el ultrasonido solo para realizar un barrido y localizar la vena axilar, no ha demostrado mejorar el éxito en la inserción o disminuir la tasa de punción arterial.
La canulación venosa axilar guiada por ultrasonido en tiempo real ha sido descrita y puede aumentar la tasa de éxito de inserción y disminución de complicaciones. Varias técnicas de la canalización venosa axilar guiada por ultrasonido en tiempo real ya se han estudiado en la última década.
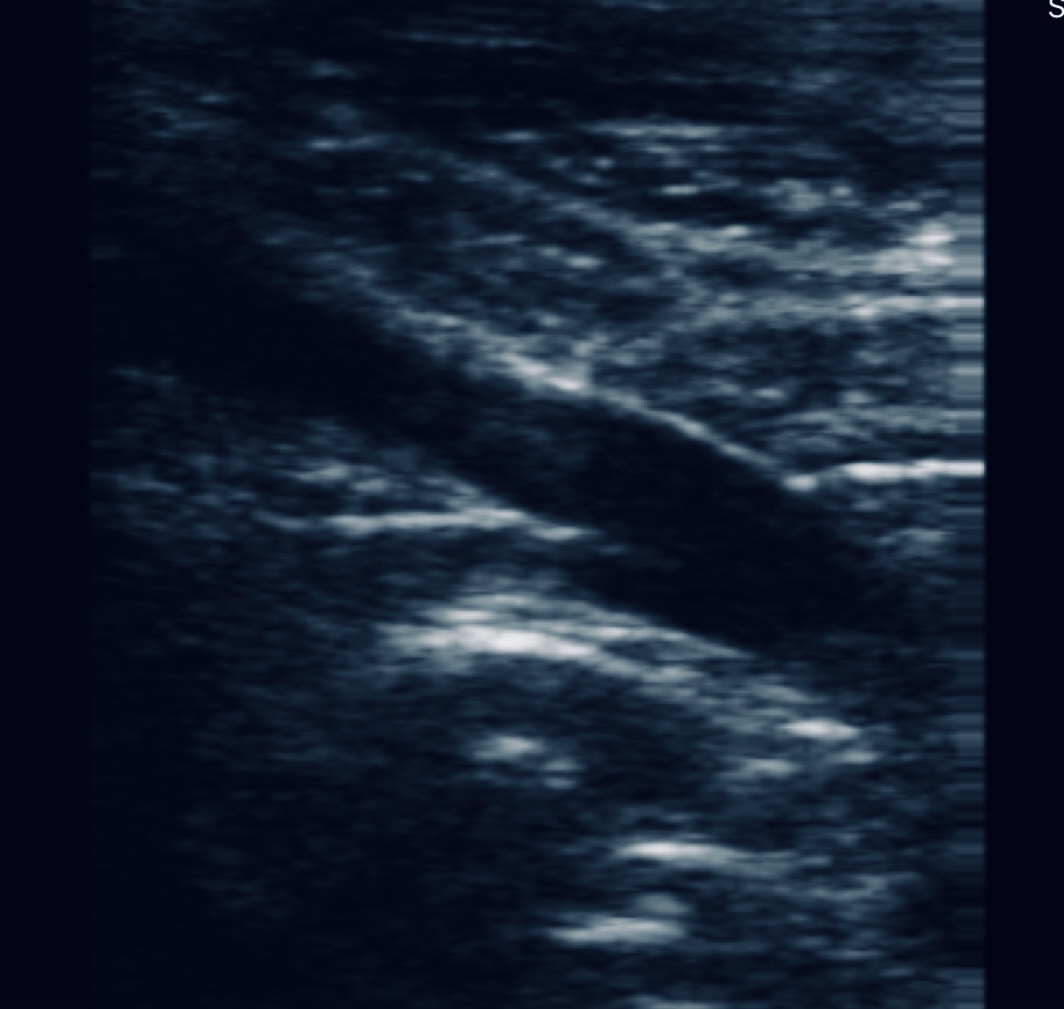
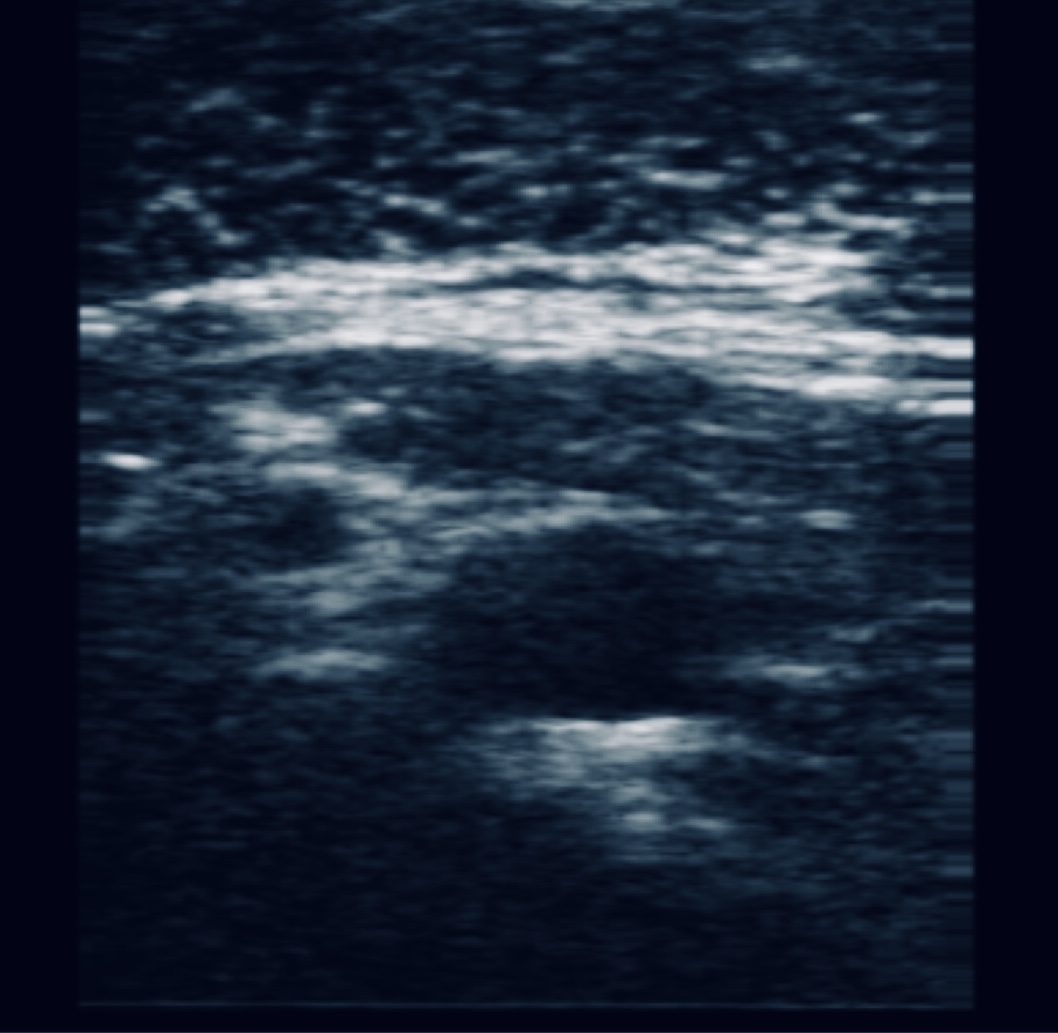
Difieren en varias características que incluyen la técnica de imagen de aguja (in-plane vs out-of- plane) y posicionamiento de la extremidad superior (neutral vs abducted). La técnica in plane, que presenta las imágenes de venas axilares en vista longitudinal y permite visualizar la aguja en todo momento, se ha encontrado que resulta en mayor éxito a la primera punción e inserción en general más fácil que la vista con la técnica transversal. En cuanto al posicionamiento de la extremidad superior, abducido a 90º puede provocar una disminución del riesgo de colocación incorrecta del catéter después de la canulación proximal de la vena axilar.
«La canalización de la vena axilar guiada por ultrasonido tiene muchos usos emergentes, incluido el uso en oncología, cardiología y nefrología».
LOS ESCÉPTICOS, A PESAR DE LA EVIDENCIA DE HACE UNA DÉCADA, CONTINÚAN EN CONTRA DE ESTA PRACTICA «SERA PORQUE SE HAN QUEDADO ELLOS EN EL PASADO»??? #ALIFEOFPICCS #RIHAV
En el estudio de (Karakitsos y cols., 2006), informaron más pruebas convincentes sobre el valor de la ecografía para guiar el cateterismo de la vena yugular interna. Su trabajo sigue otras series que demuestran resultados similares. Pero es mucho más grande (900 pacientes), prospectivo y aleatorizado. Además, se hicieron comparaciones entre los pacientes en los que el procedimiento se realizó utilizando técnicas basadas en puntos de referencia (grupo1) y aquellos en los que se utilizó la guía de Ultrasonido (grupo2).
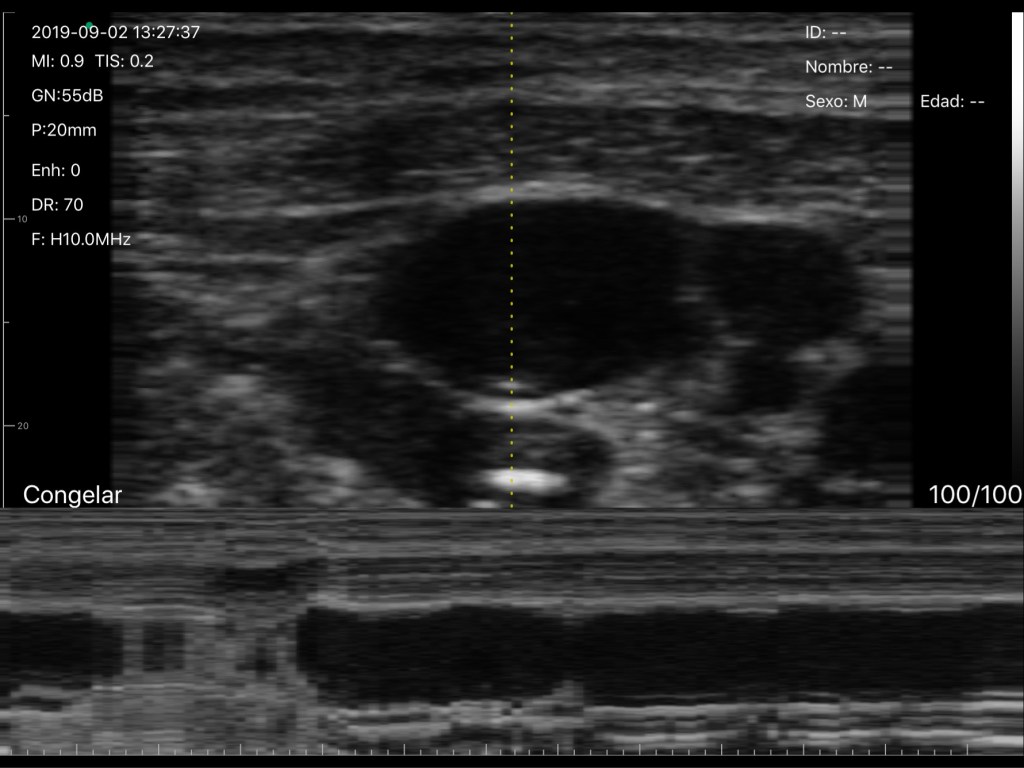
Las reducciones informadas en las complicaciones están de acuerdo con los hallazgos de estudios previos. El Ultrasonido se usó para solucionar y diagnosticar el problema en todos los procedimientos fallidos en el grupo1. La tasa de fracaso general y la frecuencia de complicaciones graves en la técnica basadas en puntos de referencia, refutan una vez más los comentarios de los escépticos que afirman que la muy baja frecuencia de complicaciones en sus manos significa que no necesitan tomar medidas para aprender a usar Ultrasonido y adquirir el adecuado equipo para su departamento. ¿Puede afirmar de manera realista que usted y sus colegas o aprendices se desempeñarían mejor que los expertos en varias unidades internacionales diferentes?
El uso exitoso de Ultrasonido requiere operadores adecuadamente capacitados y expertos en su uso. Los departamentos deben invertir dinero para comprar dispositivos apropiados y tiempo de capacitación para su personal. Como destacan los autores de estos informes, no se trata solo de identificar una vena adecuada; También se requiere la guía en tiempo real de la aguja hacia la vena evitando todas las estructuras colaterales.
La literatura que respalda el uso del Ultrasonido para acceso central en venas yugulares internas es convincente, pero hay mucha menos información disponible para respaldar su uso en otras vías de acceso. Sin embargo, los beneficios del Ultrasonido son intuitivos en femoral (Hughes P y cols., 2000), axilar / subclavio (Sharma A y cols., 2004) y otros sitios periféricos (Sandhu NS & Sidhu DS; 2004). Aquí están presentes vasos más pequeños y profundos con relaciones más complicadas, incluidos el plexo braquial, la pleura y las arterias. Se puede cuestionar si se deben realizar grandes ensayos prospectivos comparativos de Ultrasonido versus técnicas de referencia en cada sitio de CVAD en el cuerpo, solo para confirmar que el Ultrasonido es beneficioso. Creo que ahora hay suficiente evidencia de este y los otros informes citados para apoyar el uso rutinario del ultrasonido en todas las situaciones en las que los vasos no son inmediatamente visibles o fácilmente palpables desde la superficie de la piel.
Los escépticos de esta tecnología, que ahora tiene una base de evidencia mucho más sólida que muchas de las otras intervenciones que usamos habitualmente en cuidados críticos, deben evaluar con urgencia su práctica.
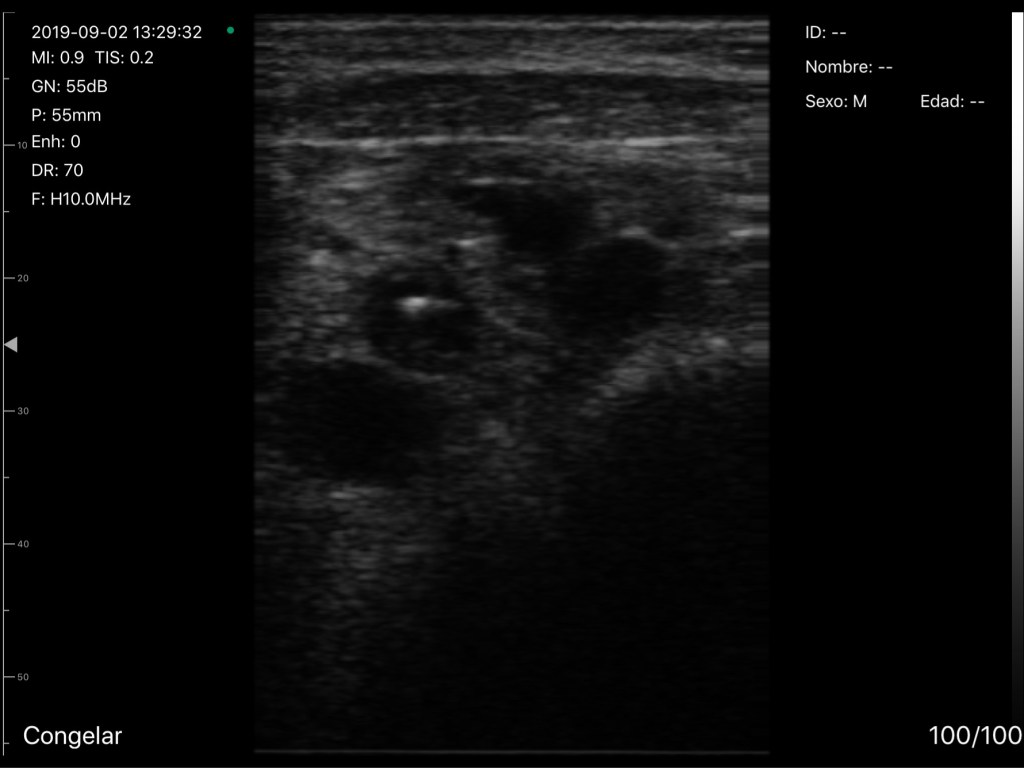
En el pasado, era posible defender a los médicos que no usaban el ultrasonido sobre la base de que aún no era de rutina o de beneficio comprobado, pero creo que esta posición será cada vez más insostenible en el futuro.
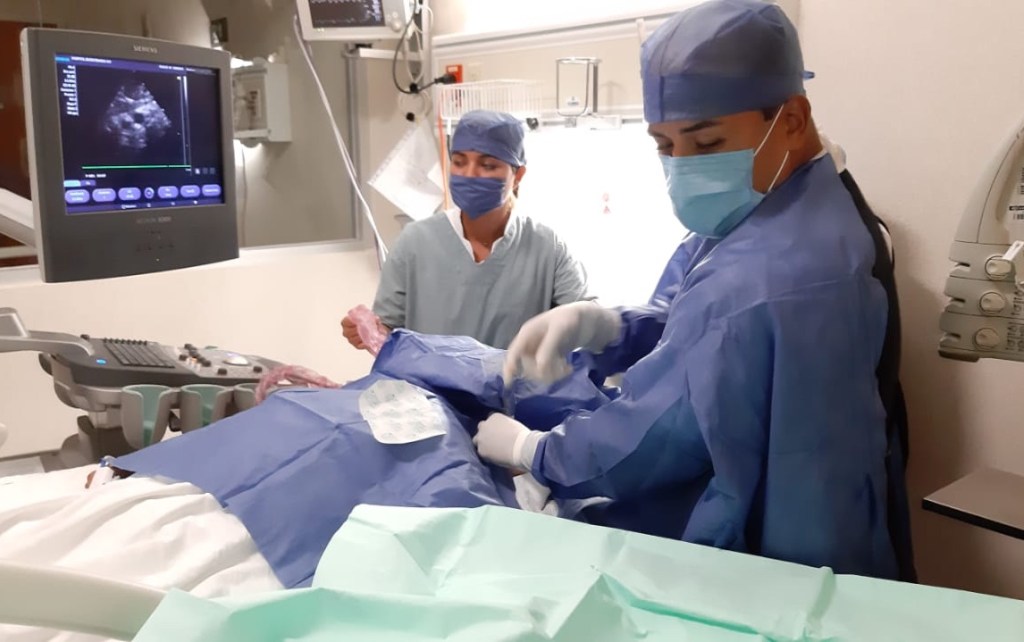
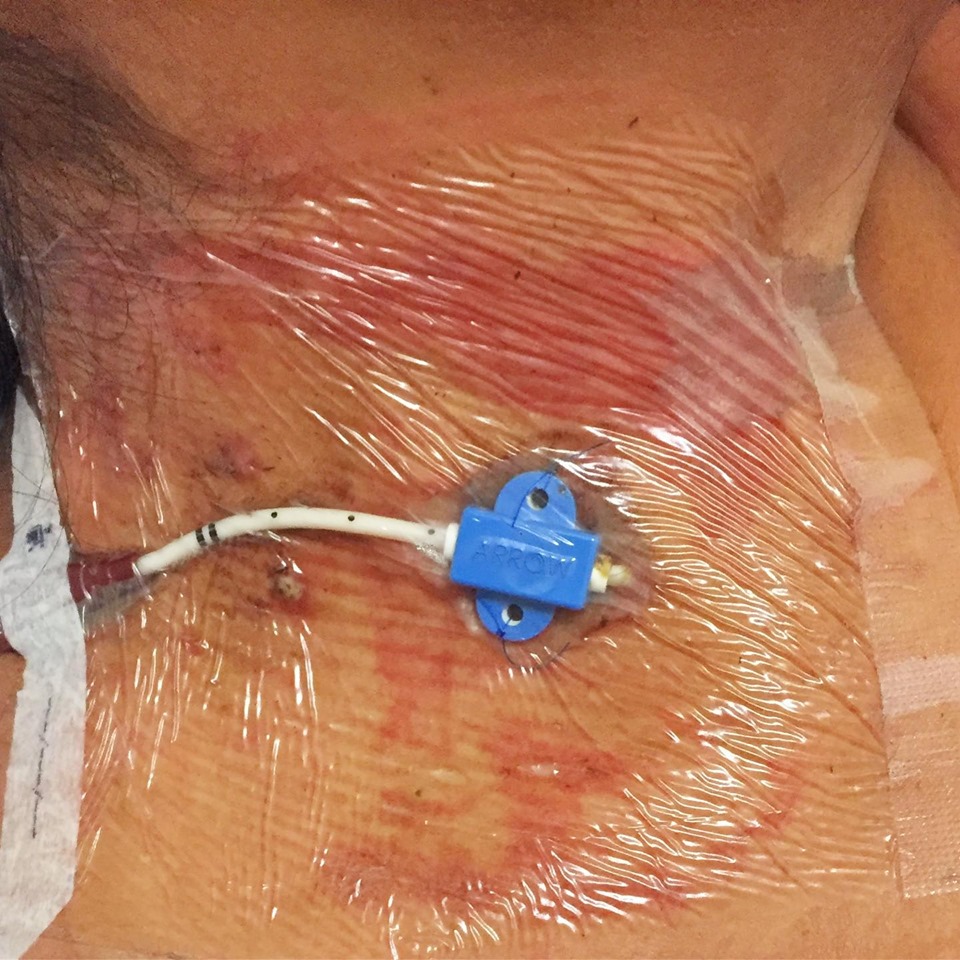
RESUMEN
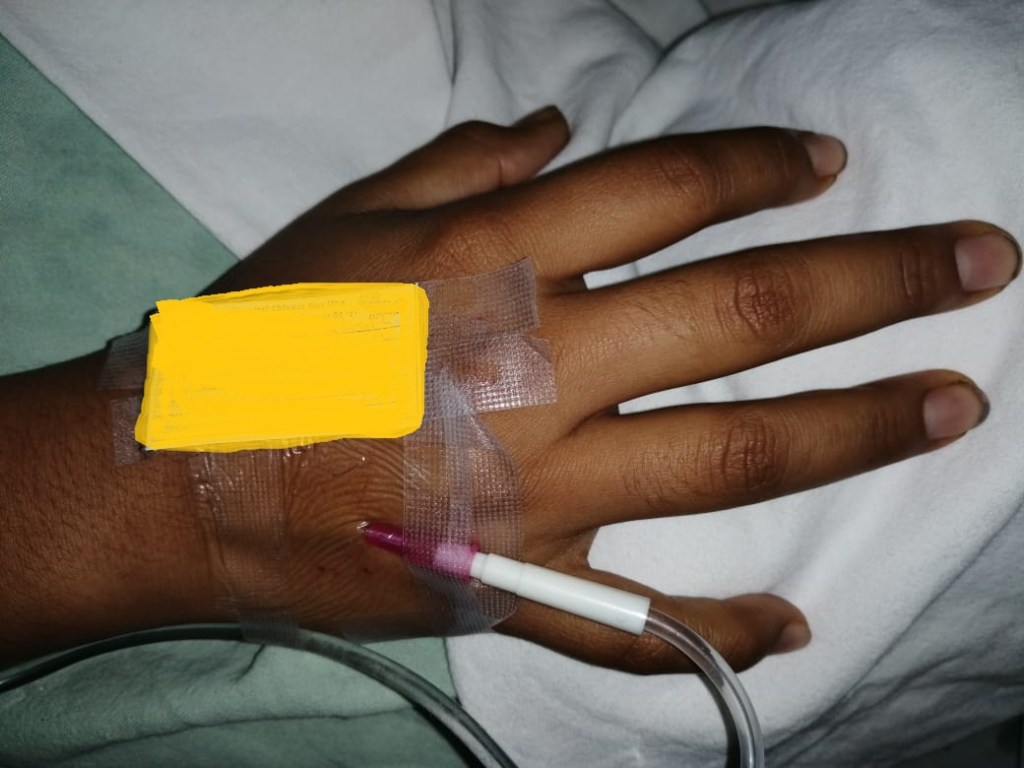
Antecedentes: La literatura sobre la experiencia del paciente de vivir con un dispositivo de acceso venoso central (CVAD) está creciendo, pero sigue siendo escasa. Sugiere que los pacientes acepten tener una CVAD ya que debería reducir los episodios de punciones repetidas. Sin embargo, un reciente estudio de doctorado encontró que la realidad no estaba a la altura de esta esperanza.
Objetivo: el objetivo del estudio fue descubrir la experiencia global de enfermedades cruzadas de pacientes con CVAD.
Método: se envió una encuesta en línea a una muestra internacional de personas que viven con CVAD.
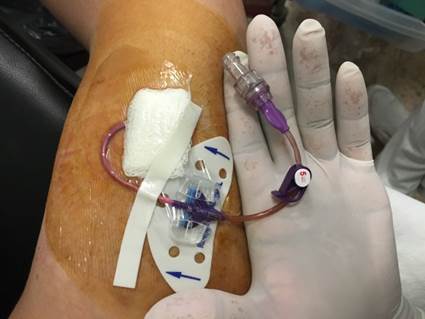
Resultados: respondieron 74 personas de ocho países. Los hallazgos de doctorado: los intentos dolorosos de punción continuaron después de la inserción de CVAD debido a la falta de conocimiento clínico. Los participantes perdieron la confianza en los clínicos y temieron complicaciones debido a la mala práctica.
Conclusión: Los profesionales de la salud a menudo carecen de las habilidades necesarias para cuidar y mantener las CVAD. Esto lleva a una experiencia negativa del paciente.
Referencia:
Kelly, L.J., Snowden, A., Paterson, R. and Campbell, K. (2019) Health professionals’ lack of knowledge of central venous access devices: the impact on patients. British Journal of Nursing. 28(14), p.S4–S14. doi.org/10.12968/bjon.2019.28.14.S4.
El tema de cortar un PICC a una longitud específica del paciente es una de las áreas de preocupación restantes en la investigación.
Las instrucciones de uso, son una de las herramientas más valiosas para esta decisión. Algunos fabricantes de PICC incluyen en sus instrucciones recortar, mientras que otros no.
Los PICC están hechos de dos tipos de plásticos: silicon y poliuretano. Estos plásticos pueden ser una pieza sólida de tubería o construirse en capas.

Los catéteres tunelizados y los puertos implantados generalmente se cortan durante el procedimiento de inserción quirúrgica. Algunos clínicos se sienten cómodos al aplicar la misma técnica a los PICC, pero no a todos. La interrupción de esta capa puede aumentar el riesgo de flebitis y tromboflebitis. Por lo tanto, no es posible generalizar el mismo procedimiento para todos los tipos de DAV.
La falta de datos publicados que investiguen los resultados clínicos de tales preguntas es la razón principal para cuestionar la práctica de cortar los PICC. ¿Esta práctica lleva a un resultado positivo, neutral o negativo para el paciente?
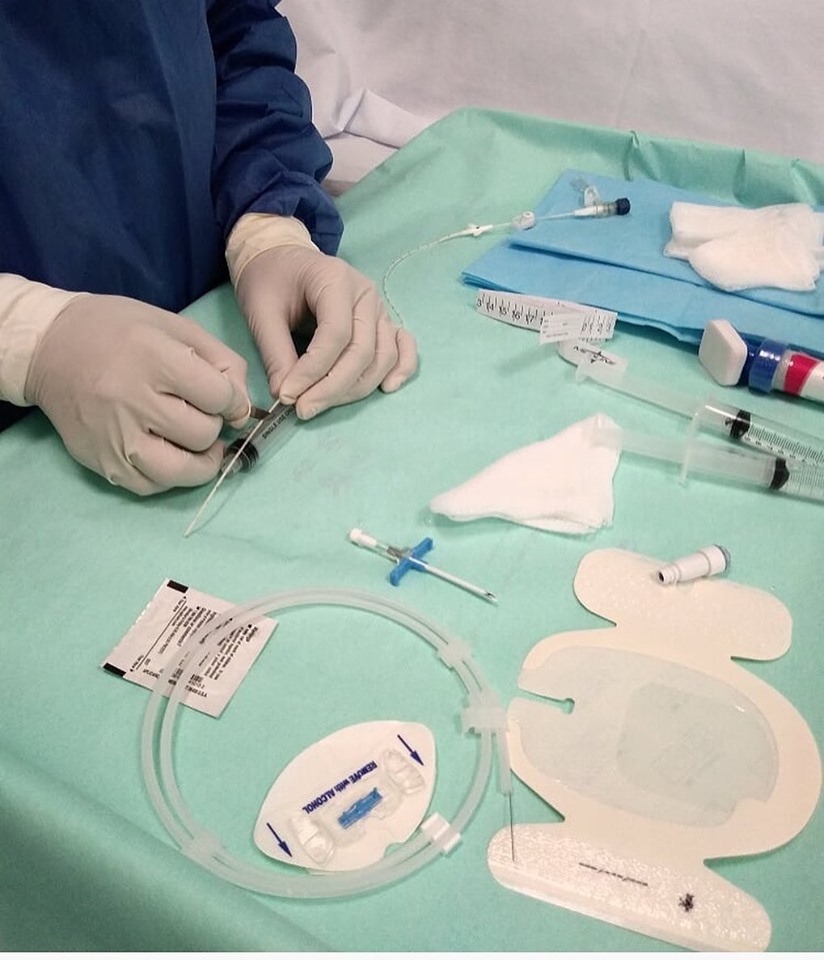
En el lado positivo, una longitud de catéter adaptada a cada paciente podría prevenir complicaciones. El retorcimiento del exceso de longitud del catéter podría impedir el flujo. El volumen debajo del apósito podría ser incómodo para el paciente o comprometer la integridad de la piel. La estabilización del catéter podría ser más difícil, lo que podría provocar en el catéter estirarse o romperse. Estos problemas de migración del catéter hacia dentro o fuera de la vena y, por consiguiente, un mayor riesgo de infección.
En el lado negativo, el ojo humano sin ayuda no puede visualizar el estado de la punta del catéter. El acto manual de cortar el PICC podría dar lugar a bordes ásperos con posibilidad de formación de trombos.
Hasta que tengamos más conocimiento sobre este tema, las mejores herramientas para tomar decisiones clínicas serán un examen exhaustivo de los factores relacionados con el paciente, el entorno clínico, el conocimiento y la experiencia del personal experto y el producto elegido.

Opinión de #alifeofpiccs
CUAL ES TU OPINIÓN SOBRE ESTE TEMA ??